Objectif : Rapporter une étiologie rare de pseudothrombophlébite au cours de la maladie de Behçet (MB) : La rupture de l’anévrysme poplité au niveau du mollet. Observation : Il s’agissait d’un patient tunisien de 42 ans, suivi dès l’âge de 16 ans pour MB, qui fut hospitalisé pour douleur aiguë avec tuméfaction du mollet droit. L’écho-doppler avait évoqué une thrombose veineuse profonde incitant sa mise sous héparine mais sans amélioration. L’échographie refaite après trois jours objectivait un hématome du mollet avec un réseau veineux perméable. La ponction ramenait 100 ml de sang noirâtre. L’artériographie des membres inférieurs mettait en évidence une petite image d’addition à la terminaison du tronc tibio-péronier droit avec déplacement vers l’avant des structures vasculaires sous l’effet de l’hématome. Le diagnostic d’anévrysme poplité rompu était retenu et l’évolution était favorable sous corticothérapie systémique et colchicine. Conclusion : La MB est une vascularite à haut risque thrombogène certes, mais d’autres entités peuvent cependant mimer le tableau de thrombose veineuse profonde des membres inférieurs : anévrysme poplité rompu, kyste de Baker compliqué ou myosite localisée du mollet. L’anévrysme poplité rompu est un diagnostic à ne pas méconnaître devant le tableau de pseudothrombophlébite au cours de la MB.
Objective: to report an exceptional etiology of pseudothrombophlebitis syndrome in Behcet’s disease: ruptured popliteal aneurysm. Case report: A 42-year-old Tunisian male with Behcet’s disease since the age of sixteen was admitted because of acute pain in popliteal region, calf tenderness and swelling, and lower extremity oedema with a Homan’s sign. Venous duplex scanning concluded to a deep vein thrombophlebitis (DVT) and patient was anticoagulated but with no improvement of his pain. Three days later venous duplex examination showed a popiteal hematoma and no evidence of DVT. Arteriography confirmed the diagnosis of ruptured popliteal aneurysm. The patient was treated with colchicine and systemic corticosteroids with total recovery. Discussion: BD is a systemic vasculitis with a high risk of deep venous thrombosis. The differential diagnosis for patients with BD and DVT of the lower extremities must include ruptured popliteal aneurysm, complicated Baker’s cyst and myositis of the calf because of different therapeutic implications.
Le terme « pseudothrombophlébite » (PTP) regroupe un ensemble hétérogène d’affections caractérisées par une inflammation aigue du mollet pouvant mimer une thrombose veineuse profonde (TVP) [1-3]. Les principales causes de ce syndrome sont le kyste de Baker rompu, la rupture d’un anévrysme poplité, les myosites localisées du mollet et la rupture de la tête du muscle gastrocnémien [1, 2].
La hantise du praticien devant un tel tableau est de passer à coté d’une vraie thrombophlébite, surtout chez les sujets ayant des maladies à haut risque thrombogène comme la maladie de Behçet (MB).

En revanche le diagnostic de TVP, souvent cliniquement porté à tort devant un tel tableau conduit à une anticoagulation précipitée et non justifiée avec un risque hémorragique non négligeable [1].
Les décisions diagnostiques et thérapeutiques ne sont cependant pas toujours faciles ; particulièrement chez les sujets atteints d’une maladie pouvant se présenter avec diverses causes de PTP et se caractérisant en même temps par un risque thrombogène très élevé comme la MB.
Nous illustrons cette situation à travers notre observation en discutant les éventuelles causes de PTP au cours de la MB.

Il s’agissait d’un patient tunisien de 42 ans, suivi dès l’âge de 16 ans pour MB avec atteinte cutanéo-muqueuse (aphtose buccale récurrente, ulcérations génitales, pseudo-folliculites nécrotiques et hypersensibilité cutanée au point d’injection), oculaire (panuvéite bilatérale) et vasculaire (anévrysmes pulmonaires multiples et bilatéraux). Il était traité par colchicine (1mg/j), corticoïdes (boli de méthylprednisolone à la dose de 1g/j pendant trois jours de suite puis prednisone à la dose de 1mg/kg/j pendant un mois suivi d’une décroissance progressive jusqu’à une dose d’entretien de 7,5 mg/j) et cyclophosphamide en boli mensuels à la dose de 750 mg/m² de surface corporelle pendant une année relayé par l’azathioprime à la dose de 4mg/kg/j avec une évolution favorable.
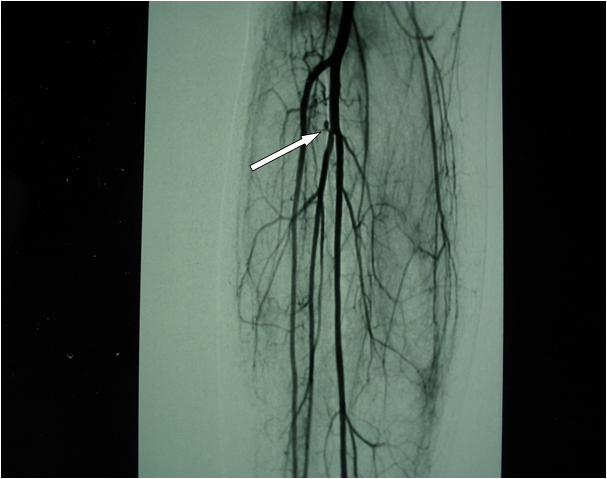
Il fut hospitalisé pour douleur aiguë avec impotence fonctionnelle du membre inférieur droit. L’examen physique trouvait une jambe droite tuméfiée depuis le dos du pied jusqu’au creux poplité (Figure 1 et 2), tendue, chaude, rouge et une douleur vive du mollet à la palpation et à la dorsi-flexion du pied sans signes cutanés associés. Le bilan biologique de base était normal; en particulier il n’a pas été noté de syndrome inflammatoire biologique ni d’hyperleucocytose. L’écho doppler doutait sur une thrombose veineuse profonde. Le patient était mis sous héparine à bas poids moléculaire à dose curative mais sans amélioration clinique. L’échographie refaite après trois jours objectivait une formation hétérogène bien organisée étendue sur 15cm au niveau du mollet compatible avec un hématome intra musculaire récent. Le réseau veineux était perméable. La ponction de cette collection ramenait 100ml de sang noirâtre. L’artériographie des membres inférieurs montrait l’existence d’une petite image d’addition à la terminaison du tronc tibio-péronier droit (Figure 3) avec déplacement vers l’avant des structures vasculaires sous l’effet de l’hématome (Figure 4). Le diagnostic d’anévrysme rompu était retenu. L’héparine fut arrêtée et le patient a reçu une corticothérapie à la dose de 0,5 mg/kg/j de prednisone initiée par trois boli intra veineux de méthylprednisolone (1g/j) en association avec la colchicine (1mg/j). L’évolution ultérieure était favorable.

La maladie de Behçet est une affection inflammatoire chronique d’étiologie inconnue décrite pour la première fois par le dermatologue turque Hulusi Behçet en 1937 [4]. Elle se caractérise par la triade classique : aphtose buccale récurrente, ulcérations génitales et uvéite antérieur à hypopion [4]. À ces symptômes classiques peuvent s’associer des manifestations systémiques diverses : neurologiques, vasculaires, digestives, cardiaques, articulaires, cutanées et rénales [5, 6].
L’atteinte vasculaire survient dans 7-49% des cas [5] et définie le vasculo-Behçet ou angio-Behçet. Elle touche l’ensemble des vaisseaux artériels et veineux de tous les calibres [7] et prédomine sur le réseau capillaire et les veinules [5]. Le substratum anatomique de cette atteinte est une vascularite leucocytoclasique [5, 7] faisant classer la maladie parmi les vascularites systémiques [5, 6].
L’atteinte artérielle est plus rare que celle veineuse, elle est rapportée chez 2-7% des patients [6, 7] et est anévrysmale dans les 2/3 des cas [8]. Ces anévrysmes prédominent au niveau des artères pulmonaires et de l’aorte abdominale [5-7]. Les artères poplitées ne sont qu’exceptionnellement atteints [9]. Le risque majeur de ces anévrysmes est la rupture qui fait toute la gravité de cette atteinte et celle des localisations pulmonaires représente la première cause de décès au cours de la MB [10].
La rupture d’un anévrysme au niveau du mollet réalise un tableau de PTP. La présence à l’examen clinique d’une masse pulsatile poplitée ou d’une ecchymose du mollet permet d’évoquer le diagnostic [1]. L’ecchymose peut manquer surtout au début de la symptomatologie et son absence n’élimine pas le diagnostic. Notre patient n’a pas présenté d’ecchymose même après trois jours d’héparinothérapie et l’organisation d’un hématome du mollet vue probablement la localisation intra musculaire profonde de l’extravasation sanguine.
L’échographie aide au diagnostic en montrant la présence d’une formation hétérogène au niveau du mollet en rapport avec l’hématome et la liberté du réseau veineux au doppler. L’artériographie et l’imagerie par résonance magnétique sont très performantes pour le diagnostic de certitude de cette atteinte [1, 5-7, 9].
A coté de l’anévrysme poplité rompu dans le mollet, les autres causes possibles à la PTP au cours de la MB sont:
Le kyste de Baker ou kyste poplité (KP) : cette entité est rarement rapportée au cours de la MB : 5 cas écographiquement documentés dans une série tunisienne multicentrique de 519 cas de Behçet [9] et seulement deux cas sur 309 maladies de Behçet avec atteinte articulaire dans une autre série [11] dont un seul cas était responsable d’une PTP.
Ce kyste peut se rompre ou se fissurer dans le mollet et mimer le tableau d’une thrombophlébite vraie avec un signe de Homans positif [1]. Cette éventualité a été rapportée dans quelques cas au cours de la MB [11-14] et le diagnostic clinique de TVP a été rapidement redressé après réalisation de l’échographie [12]. Cependant il n’est pas toujours facile à d’échographie et au doppler de trancher entre les deux diagnostics surtout que l’association entre kyste poplité et TVP peut se voir [2, 3] et d’autre part le KP compliqué ou non est souvent à l’origine d’une compression extrinsèque de la veine poplité et/ou la veine proximale du mollet [1, 3] amenant à porter à tort le diagnostic de TVP. Dans notre observation c’est la compression veineuse extrinsèque par l’hématome qui a laissé douter sur une TVP.
Dans ce cas le diagnostic de certitude de KP peut être porté à l’aide d’autres explorations radiologiques : la phlébographie pour éliminer une TVP, l’arthrographie ou mieux encore l’arthro-scannographie objectivant l’extravasation du liquide synovial dans le mollet, la tomodensitométrie et l’imagerie par résonance magnétique [1-3].
Les myosites localisées du mollet : qui sont aussi rarement rapportées au cours de la maladie de Behçet [11, 15] et peuvent se présenter avec un tableau de PTP associant douleur du membre inférieur, impotence fonctionnelle, sensibilité et diminution du ballottement du mollet [11] ; les enzymes musculaires peuvent rester normales [11] et c’est l’échographie, l’imagerie par résonance magnétique et la biopsie musculaire qui confirment le diagnostic.
La maladie de Behçet est caractérisée par son tropisme vasculaire. L’atteinte veineuse y est la plus fréquente et les membres inférieurs représentent le siège de prédilection des thromboses veineuses au cours de cette maladie. La TVP reste le diagnostic à évoquer de principe devant toute douleur du mollet chez les patients atteints de cette maladie, cependant d’autres entités moins fréquentes doivent être éliminées chez ces patients vue leurs implications thérapeutiques différentes: anévrysme poplité compliqué, kyste de Baker rompu ou myosite localisé du mollet. Ces différentes affections réalisent un tableau dit de « pseudothrombophlébite » très trompeur et sont à connaitre par tout clinicien car représentent un vrai défi diagnostic.
- Blumberg S, Kantrowitz F. The pseudothrombophlebitis syndrome: a reappraisal. Semin Arthritis Rheum. 1981;10:278-81 pubmed
- Lazarus M, Ray C, Maniquis C. MRI findings of concurrent acute DVT and dissecting popliteal cyst. Magn Reson Imaging. 1994;12:155-8 pubmed
- Langsfeld M, Matteson B, Johnson W, Wascher D, Goodnough J, Weinstein E. Baker's cysts mimicking the symptoms of deep vein thrombosis: diagnosis with venous duplex scanning. J Vasc Surg. 1997;25:658-62 pubmed
- Behcet H. Uber rezidivierende, aphtose, dürch ein Virus verursachte Geshwure am Munde, am Auge und an den Genitalien. Dermatologische Wochenschrift 1937;36:1152-7.
- Marshall S. Behçet's disease. Best Pract Res Clin Rheumatol. 2004;18:291-311 pubmed
- Tazi-Mezalek Z, Ammouri W, Maamar M. [Vascular involvement in Behcet's disease]. Rev Med Interne. 2009;30:S232-7 pubmed
- Filali-Ansary N, Tazi-Mezalek Z, Mohattane A, Adnaoui M, Aouni M, Maaouni A, et al. [Behçet disease. 162 cases]. Ann Med Interne (Paris). 1999;150:178-88 pubmed
- B'chir Hamzaoui S, Harmel A, Bouslama K, Abdallah M, Ennafaa M, M'rad S, et al. [Behçet's disease in Tunisia. Clinical study of 519 cases]. Rev Med Interne. 2006;27:742-50 pubmed
- Kural-Seyahi E, Fresko I, Seyahi N, Ozyazgan Y, Mat C, Hamuryudan V, et al. The long-term mortality and morbidity of Behçet syndrome: a 2-decade outcome survey of 387 patients followed at a dedicated center. Medicine (Baltimore). 2003;82:60-76 pubmed
- Taarit C, Ben Turki S. [Rheumatologic manifestations of Behcet's disease: report of 309 cases]. Rev Med Interne. 2001;22:1049-55 pubmed
- Hamza M, Hamza R, Maalej A, Elleuch M, Moalla M, Ben Ayed H. [Pseudothrombophlebitis caused by rupture of a popliteal cyst in Behçet's disease. Apropos of 2 cases]. Ann Radiol (Paris). 1985;28:53-5 pubmed
- Mulhern L, Pollock B. Pseudothrombophlebitis and Behcet's syndrome. Arthritis Rheum. 1982;25:477-8 pubmed
- Kchir M, Ben Romdhane K, M'rad S, Zouari R, Hila A. [Localized myositis in Behçet disease]. Ann Med Interne (Paris). 1995;146:46-8 pubmed
