La transposition péno-scrotale est une malformation rare des organes génitaux externes par défaut de la migration caudale du scrotum pendant la vie intra-utérine. Selon la gravité, quatre formes ont été définies. Elle est fréquemment associée à d’autre malformations urogénitales et / ou gastro-intestinales. Nous rapportons l’observation clinique d’une transposition péno-scrotale incomplète et qui par sa présentation clinique pose un problème de diagnostic différentiel avec une ambiguïté sexuelle pouvant donner lieu à des explorations inutiles.
The penoscrotal transposition is a rare anomaly of the external genitalia due to a defect in the caudal migration of the scrotum during intrauterine life. Depending on the severity, four clinical forms have been defined. It is frequently associated with other urogenital and / or gastrointestinal malformations. We report a case of incomplete penoscrotal transposition which poses a problem of differential diagnosis with sexual ambiguity by its clinical presentation and may give rise to unnecessary explorations.
La transposition pénoscrotale (TPS) est une malposition génitale rare par défaut de la migration caudale des ébauches scrotales pendant le troisième mois de la vie intra-utérine. La présentation clinique peut prêter confusion avec une ambiguïté des organes génitaux externes en cas de TPS incomplète. Nous illustrons à travers un cas clinique l’aspect clinique et étiologique des TPS, ainsi que la stratégie d’exploration pour asseoir le diagnostic différentiel entre une TPS partielle et une ambiguïté sexuelle [1].
Un nourrisson de 18 mois nous a été référé de la part d’un médecin de ville pour ambiguïté sexuelle. Il est déclaré garçon, fils unique, et il n’y pas d’antécédent de consanguinité ni d’anomalie de différentiation sexuelle dans la famille. L’examen clinique trouve un poids et une taille sur la moyenne par rapport aux courbes de référence. L’examen des organes génitaux externes fait évoquer de première vue un micropénis, mais les mensurations de la verge sont normales par rapport à l’âge selon la courbe de schonfeld (3,4 cm de longueur et 1cm de largeur). Par contre elle est coudée, et en situation basse par rapport au scrotum qui parait l’envelopper. Le méat urétral est en place. Les bourses se positionnent en inguinal bas, et la peau scrotale, qui est peu plissé, se continue au dessus de la verge donnant ainsi un aspect intermédiaire (rappelant une vulve). Les deux testicules sont en position inguinale basse (Figures 1a et 1b). Le reste de l’examen somatique est sans particularité.
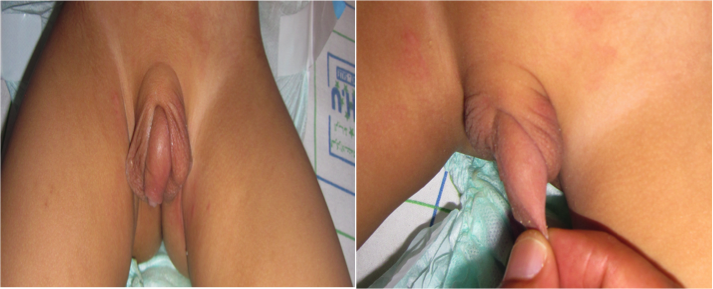
Le caryotype est de type masculin 46XY, l’échographie testiculaire montre des testicules de 5 sur 10 mm en position inguinale basse. L’échographie abdominopelvienne ne montre pas d’anomalies notamment urogénitales ou gastro-intestinales.
Plutôt qu’une ambiguïté des organes génitaux externes le diagnostic de TPS est alors retenu. Dans ce sens une insuffisance gonadique a été éliminée par test de stimulation testiculaire à l’hormone chorionique gonadotrope (HCG), le taux de testostéronémie est passé de 0,013 à 4,15 ng/ml après le test. L’enfant est en attente du traitement chirurgicale, programmé vers l’âge de 24 mois.
La TPS est une malformation congénitale des organes génitaux externes, dans lequel le scrotum est mal positionné en haut et en avant du pénis. Elle fait partie d'un spectre d'anomalies dans le développement embryonnaire du scrotum. Cette situation, normale chez les marsupiaux, est rare chez l’homme et les autres primates [1].
D' après leur sévérité, Glenn et Anderson (1973) ont classées les TPS de la façon suivante:
- - Scrotum bifide.
- - Transposition péno-scrotale complète ou scrotum prépénien.
- - Tanspositon péno-scrotale incomplète ou partielle (que notre patient présente) est moins sévère, mais plus fréquente que la forme précédente. Et c’est elle qui pose par sa présentation clinique un problème de diagnostic différentiation avec l’ambiguïté sexuelle pouvant donner lieu à des explorations inutiles.
- - Scrotum ectopique [2].
Cette anomalie survient souvent en association avec d’autres anomalies : urogénitales, gastro-intestinales (et très particulièrement l'imperforation anale), rénales, cardio-vasculaires et squelettiques. Ou encore elle peut faire partie d’un syndrome polymalformatif tel que le syndrome d’Aarskog, le syndrome de Fanconi, ou de VACTERL [3].
L’explication embryologique des TPS est claire; la membrane cloacale donne naissance à deux plis ventraux qui subissent normalement une migration postérieure avant leur fusion ; la transposition est due à la fusion trop précoce (avant la 8e semaine de gestation) des bourrelets génitaux en avant du tubercule génital. Cette migration peut être partielle ayant pour conséquence la transposition partielle (comme c’est le cas de notre patient) ou nulle expliquant la transposition complète. Cette hypothèse permet d’expliquer la survenue de cette anomalie ou son équivalent dans le sexe féminin : le retard de migration du tubercule génital explique la possibilité d’une transposition du clitoris et des petites lèvres en arrière de l’orifice vaginal et des grandes lèvres [4]. Les observations de Meyer et de Lage et al sont un exemple de TPS chez la fille. [5, 6]. L'étiologie de la TPS reste incertaine. Le scrotum bifide a été bien établi comme un phénotype du syndrome d'insensibilité partielle aux androgènes [6]. Ce syndrome survient à divers degrés et est causé par des mutations du gène du récepteur aux androgènes. Ce gène est situé sur le chromosome X et sa mutation est transmis selon un mode récessif lié à l’X. Bals-Pratsch et al fait état de trois frères ayant une TPS qui ont développé une virilisation incomplète par anomalie de la réceptivité aux androgènes [7, 8].
La TPS est souvent sporadique. Cependant des cas familiaux isolés ont été rapportés dans la littérature suggérant une base génétique pour cette maladie [6].
La présentation clinique de la TPS partielle et la méconnaissance de cette anomalie font qu’elle est souvent prise pour une ambiguïté sexuelle, le scrotum couvre la verge donnant une fausse impression de micropénis et d’aspect vulvaire des bourses comme chez notre patient. Mais l’examen clinique attentif et minutieux reste suffisant pour établir le diagnostic de la TPS.
Toutefois un bilan minimal pour éliminer une ambiguïté sexuelle est nécessaire, incluant un caryotype (revenu 46, XY chez notre patient), une échographie testiculaire ou pelvienne en cas de cryptorchidie qui permet d’etudier la morphologie des gonades, chez notre patient l’échographie trouve deux testicules en intrascrotal, prépubères et d’échostructure normale. Ainsi qu’une exploration biologique de la fonctionnalité des testicules par dosage à minima de la testostéronémie de base, de la FSH et la LH. Dans notre cas on a pratiqué plutôt un test de stimulation à l’HCG pour interroger les testicules, vu qu’ils sont en repos à cet âge.
Vu la fréquence des malformations associées à la TPS, leur recherche doit être systématique se basant sur un examen clinique complet et une exploration de l’appareil urogénital et digestif qui sont les atteintes les plus fréquemment rencontrées. Chez notre patient, on ne note pas cliniquement de symptôme pouvant orienter vers une autre malformation associé, et on a complété par une échographie abdominopélvienne revenue normale [3].
Cette malformation pose des problèmes cosmétique et fonctionnel (par sa fréquente association avec un hypospadias ou courbure sévères). Et de ce fait la correction chirurgicale précoce s’impose, son principe est fondé sur la reconstruction de l’anatomie normale du pénis et du scrotum, permettant d’éviter à ces enfants ainsi que leur parents un traumatisme psychologique inopportun [7, 8].
La TPS est une anomalie génitale rare, qui peut dans sa forme partielle poser le problème de diagnostic différentiel avec une ambiguïté sexuelle. La surveillance à long terme des patients porteur d’une TPS est nécessaire, car des cas d’apparition ultérieure d’une virilisation incomplète par insensibilité partielle aux androgènes on été rapporté dans la littérature.
- Pinke L, Rathbun S, Husmann D, Kramer S. Penoscrotal transposition: review of 53 patients. J Urol. 2001;166:1865-8 pubmed
- H Dodat, D Rosenberg, I James-Pangaud. Association familiale d’une transposition pénoscrotale et diphallia (pénis double) à une aplasie rotulienne. Archives de Pédiatrie 1995;2:241-244.
- Hollowell J, Witherington R, Ballagas A, Burt J. Embryologic considerations of diphallus and associated anomalies. J Urol. 1977;117:728-32 pubmed
- Lage J, Driscoll S, Bieber F. Transposition of the external genitalia associated with caudal regression. J Urol. 1987;138:387-9 pubmed
- Meyer R. Dislocation of the phallus, penis and clitoris following pelvic malformations in human fetus. Anal Ret 1987;79:231-6.
- Kolligian M, Franco I, Reda E. Correction of penoscrotal transposition: a novel approach. J Urol. 2000;164:994-6; discussion 997 pubmed
- Redman J, Bissada N. Complete penoscrotal transposition. Urology. 2007;69:181-2 pubmed
