Le syndrome de Lesch-Nyhan est une anomalie congénitale du métabolisme des purines. Il est dû à l’absence de l’enzyme Hypoxanthine-Guanine Phosphoribosyl Transférase (HGPRT) suite à des mutations sur le gène HPRT. Nous décrivons l’observation d’un enfant de 4 ans suivi pour syndrome de Lesch-Nyhan admis aux urgences ORL pour une tuméfaction mandibulaire inflammatoire qui s’est révélée être une fracture négligée. L’examen de l’enfant a mis en évidence les différentes caractéristiques morphologiques de ce syndrome. Le traitement a consisté en une ostéosynthèse au fil d’acier avec suivi de l’enfant en neurologie pédiatrique. La forme classique du syndrome Lesch-Nyhan est décrite par un syndrome caractéristique qui comprend la surproduction d'acide urique, la dystonie généralisée, le handicap cognitif et le comportement d'automutilation. Le comportement d'auto-mutilateur orofacial apparaît presque invariablement pendant la petite enfance entraînant la perte de substance au niveau de diverses parties du corps. La prise en charge des enfants atteints de ce syndrome est lourde et fait appel à des thérapeutiques médicales, chirurgicales et surtout dentaires pouvant même être invasives.
Lesch-Nyhan syndrome is a birth defect of purine metabolism. It is due to the absence of the hypoxanthine guanine phosphoribosyl transferase enzyme (HGPRT) due to mutations in the HPRT gene. We report the case of a 4 year old patient with a history of Lesch-Nyhan syndrome who was admitted to the ENT emergencies for inflammatory mandibular swelling that turned out to be a neglected fracture. The child's examination showed different morphological characteristics of this syndrome. The treatment consisted of a fixation by steel. He was followed in pediatric neurology. The classic form of Lesch-Nyhan syndrome is described by a characteristic syndrome that includes overproduction of uric acid, generalized dystonia, cognitive disability and self-injurious behavior. The orofacial self-mutilator behavior almost invariably appears in early childhood resulting in loss of substance at various body parts. The management of children with this syndrome is serious and calls for medical, surgical treatment and especially dental management that may even be invasive.
Le syndrome de Lesch-Nyhan est une anomalie congénitale du métabolisme des purines. Il est dû à l’absence de l’enzyme Hypoxanthine-Guanine Phosphoribosyl Transférase (HGPRT) suite à des mutations sur le gène HPRT. C’est une maladie récessive liée à l'X, seuls les mâles sont généralement affectés et les femelles peuvent être porteuses hétérozygotes [1, 2]. Très peu de cas ont été rapportés chez le sexe féminin [2]. Ce syndrome est caractérisé par une hyperuricémie et hyperuricosurie avec néphropathie conséquente. Les manifestations neurologiques sont le mauvais contrôle musculaire, la spasticité, l'arriération mentale et surtout l'automutilation par morsure des doigts et des orteils [3].
A travers l’observation d’un enfant et une revue de littérature, nous décrivons typiquement le phénotype classique d’un enfant atteint du syndrome de Lesch-Nyhan et particulièrement les manifestions d’automutilation de ce syndrome.
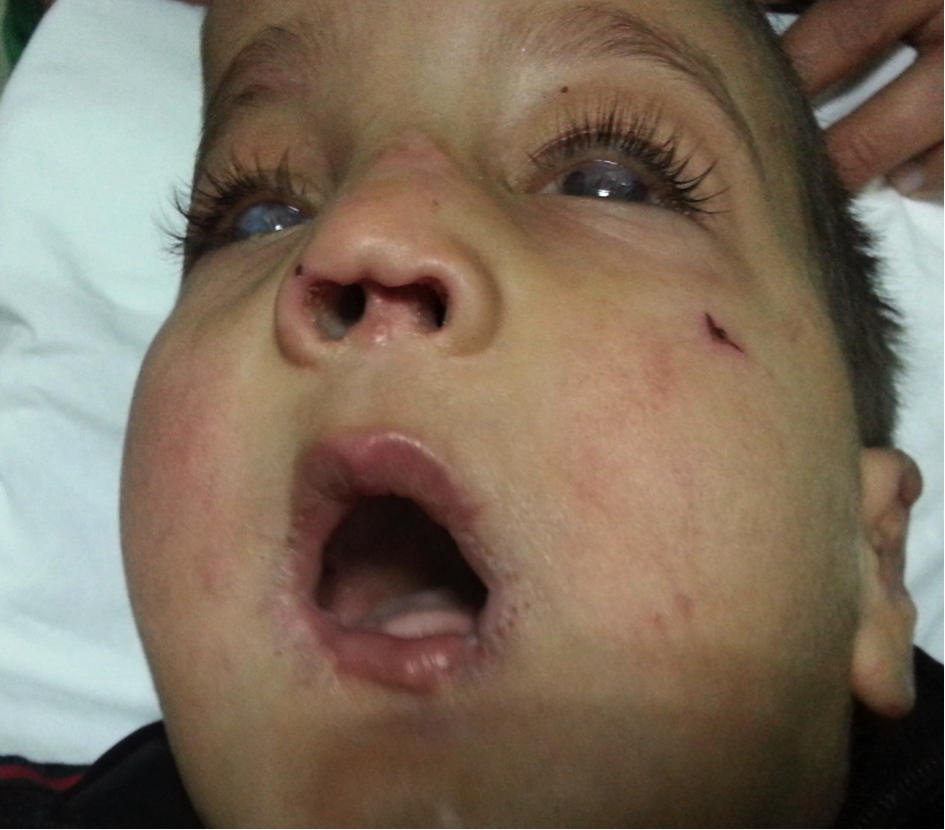
Il s’agissait d’un enfant âgé de 4 ans, admis aux urgences ORL pour tuméfaction mandibulaire douloureuse évoluant depuis 10 jours. L’interrogatoire avec les parents affirmait que leur enfant fut diagnostiqué atteint du syndrome de Lesch-Nyhan, sous benzodiazépines mais sans suivi régulier de sa maladie faute de moyen. L’enfant était issu d’un mariage non consanguin d’un couple de bas niveau socio-économique à la compagne. Né en bonne santé en apparence, un retard de développement psychomoteur était noté par les parents dès sa première année de vie. Vers l’âge de 2 ans, l’enfant commençait à présenter des comportements d’automutilation notamment à se mordre la lèvre et les doigts et à s’infliger des coups sur le visage et les yeux. Le diagnostic de syndrome de Lesch-Nyhan était appuyé par un taux sérique d’acide urique élevé. Les tentatives de contrôle du comportement d’automutilation avec plusieurs médicaments avaient échoué faute de suivi régulier par les parents, entraînant des lésions importantes ce qui avait conduit à l’extraction dentaire.

A l’examen on notait une cataracte bilatérale (post-traumatique), des lésions d’auto-morsure peu marquées au niveau de la lèvre inférieure et une perte de substance au niveau de la columelle (Fig 1). La tuméfaction mandibulaire gauche était rouge et inflammatoire. L’examen général trouvait des doigts boudinés avec absence d’ongles sur certains (Fig 2). La radiographie panoramique dentaire avait objectivé une fracture de la branche horizontale gauche de la mandibule (Fig 3). Le traitement a consisté en une ostéosynthèse au fil d’acier et les suites postopératoires étaient normales.
L’enfant a bénéficié après d’une consultation en neurologie pédiatrique et a été mis sous benzodiazépine et allopurinol. Aussi, il a été adressé par la suite au service d’ophtalmologie pour prise en charge de sa cataracte mais l’enfant a été perdu de vue.
Le syndrome de Lesch-Nyhan (L-N), décrit en 1964 par Lesch et Nyhan [4], touche entre 1/ 100 000 et 1/380 000 naissances masculines vivantes [3]. Il est caractérisé par une diminution de l'activité de hypoxanthine-guanine-phosphoribosyl-transférase (HGPT), une enzyme impliquée dans le métabolisme de la purine suite à des mutations sur le gène codant pour cet enzyme [1, 2]. Plus de 400 mutations ont été décrite jusqu’à ce jour [5]. C’est un trouble récessif lié à l'X ; ce qui fait que pratiquement tous les patients sont de sexe masculin. Cependant, des cas peuvent se produire rarement chez le sexe féminin suite à des mutations impliquant les deux chromosomes X [5].
La carence en HGPRT provoque une accumulation de guanine et hypoxanthine qui oxydent l'acide urique et une augmentation des phosphoribosyl-pyrophosphates intracellulaire avec -pour conséquence- une grande production de nouvelles purines. Il en résulte une hyper production avec accumulation de l'acide urique, qui, en l’absence de traitement, conduit généralement à une insuffisance rénale et la mort dans la petite enfance [3] Les enfants atteints du syndrome de L-N ont généralement un parcours prénatal et périnatal normal. L’un des premiers signes de la maladie est la présence de cristaux d’acide urique dans les couches de l'enfant atteint, ces cristaux sont de couleur orange et ont un aspect similaire à des grains de sable. Dès l'âge de trois à six mois, ces enfants vont manifester une hypotonie et un retard de développement évidents. Des manifestations extrapyramidales telles que la dystonie, l’opisthotonos, la dysarthrie, la dysphagie ainsi que pyramidales comme l’hyperéflexie, la choreoathétose ou la spasticité s’en suivent [6]. Le handicap moteur est si sévère que la plupart des individus ne marchent jamais et sont confinés à un fauteuil roulant [7]. Les troubles cognitifs et le retard mental sont également présents chez les patients atteints de ce syndrome [4]. Une autre conséquence potentielle de l'hyperuricémie est l'arthrite goutteuse urique causée par dépôt de cristaux d'acide dans le cartilage articulaire [3-5].
Le symptôme le plus caractéristique du SLN reste le comportement compulsif d'automutilation [3, 8]. Les enfants commencent par se mordre les doigts, les lèvres et la langue jusqu’à amputation partielle ou complète. Plus tard, les patients se mutilent non seulement en mordant, mais aussi avec leurs doigts. Les ongles peuvent être complètement déchiquetés avec des fractures même ; comme c’est le cas de notre patient [3].
Le diagnostic du syndrome de L-N dans sa forme classique est relativement simple lorsque toutes les caractéristiques cliniques, y compris l'automutilation, sont évidentes. Le diagnostic est plus difficile dans les variantes avec des phénotypes atténués dans lesquelles certaines des caractéristiques du phénotype clinique classique sont absentes ou suffisamment discrètes qu'elles échappent à la détection clinique [5, 6].
L’hyperuricémie constitue un indice précoce et utile au diagnostic, mais elle ne suffit pas car le taux d’acide urique sérique est fortement tributaire de nombreux facteurs, notamment l'hydratation, l'alimentation, les médicaments et l'efficacité rénale. L'analyse moléculaire pour démontrer une mutation dans le gène HPRT fournit un moyen fiable de diagnostic [9]. Le diagnostic biochimique par mesure de l'activité enzymatique de l’HPRT constitue une autre option pour certains auteurs [10]. Ceballos-Picot [11], dans son étude a montré qu’il existe une corrélation hautement significative entre les six métabolites étudiés dans son étude et la carence en HGPRT, chacun d'eux fournissant un marqueur facilement mesurables de la maladie. Leur combinaison augmente fortement la probabilité d'un diagnostic précoce et fiable pour la déficience HGPRT.
La relation entre le déficit enzymatique et les manifestations neurologiques dans le syndrome de Lesch-Nyhan n’est pas clair. Ces troubles peuvent être associés à des déficits de l'activité dopaminergique dans les noyaux gris centraux; les études neurochimiques du cerveau des patients atteints d’un syndrome de L-N montrent d'importantes réductions des taux de dopamine, un nombre élevé de récepteurs de dopamine, et une diminution du nombre de ses transporteurs [6, 7, 12].
Le traitement par l'allopurinol, un inhibiteur de la xanthine-oxydase qui bloque le métabolisme de l'hypoxanthine et la xanthine en acide urique, peut contrôler la surproduction d'acide urique. Couplé à une bonne hydratation, il réduit le risque de lithiase rénale, d'arthrite goutteuse et des maladies corrélées à l’hyperuricémie [3, 5, 7].
L'administration du baclofène ou benzodiazépines aide à la relaxation musculaire et maintient le calme du patient [3, 7, 13]. Les troubles comportementaux sont gérés avec la thérapie comportementale, qui peut être complétée avec des médicaments si nécessaire. Le comportement d'automutilation est parmi les problèmes les plus épineux. Le fait de se frapper ou se mordre les doigts et les mains nécessite souvent des contentions qui empêchent les mains d'atteindre le visage [7]. Toutefois, l'auto-morsure de la langue ou des lèvres ne peut pas être si facilement retenue. Les options thérapeutiques récentes incluent la gabapentine, la toxine botulique A injectée dans les masséters et la stimulation cérébrale profonde dans le pallidum [3]. Des approches thérapeutiques invasives, telles que les extractions dentaires et la chirurgie orthognathique, ont été proposées avec une efficacité variable [3]. La tendance actuelle est moins invasive et repose sur des dispositifs intrabuccaux de matériaux différents. Ces dispositifs sont mis en œuvre paår le dentiste et visent à empêcher l'automutilation des structures orales et péri-orales par les dents [3-8]. Ces méthodes ont l'avantage de préserver les dents, mais la coopération du patient est si pauvre qu'il est difficile de s'attendre à des résultats efficaces.
En conclusion, à ce jour, il n'y a pas encore de méthodes normalisées aussi bien pour le diagnostic que pour le traitement du syndrome de Leysh-Nyhan. La prévention de l’automutilation reste un problème épineux. Des études cliniques à long terme évaluant les effets globaux des différents médicaments et dispositifs sur le comportement de l'automutilation des patients de Lesch-Nyhan sont souhaitables, mais le nombre insuffisant de patients resterait un facteur limitant pour ces études vu la rareté du syndrome.
- Van Bogaert P, Ceballos I, Desguerre I, Telvi L, Kamoun P, Ponsot G. Lesch-Nyhan syndrome in a girl. J Inherit Metab Dis. 1992;15:790-1 pubmed
- O'Neill P, Trombley L, Gundel M, Hunter T, Nicklas J, Ferreira M, et al. Identification of a new Lesch-Nyhan syndrome mutation (HPRTBrasil) and analysis of potentially heterozygous females. Arq Neuropsiquiatr. 1999;57:907-11 pubmed
- Nyhan W. The Lesch-Nyhan syndrome. Annu Rev Med. 1973;24:41-60 pubmed
- Jinnah H, Harris J, Nyhan W, O'Neill J. The spectrum of mutations causing HPRT deficiency: an update. Nucleosides Nucleotides Nucleic Acids. 2004;23:1153-60 pubmed
- Jeong T, Lee J, Kim S, Kim J, Tootla R. A preventive approach to oral self-mutilation in Lesch-Nyhan syndrome: a case report. Pediatr Dent. 2006;28:341-4 pubmed
- Jinnah H, De Gregorio L, Harris J, Nyhan W, O'Neill J. The spectrum of inherited mutations causing HPRT deficiency: 75 new cases and a review of 196 previously reported cases. Mutat Res. 2000;463:309-26 pubmed
- Nyhan W. Dopamine function in Lesch-Nyhan disease. Environ Health Perspect. 2000;108:409-11 pubmed

